La COVID-19 a les residències geriàtriques: on som un any després?
13/07/2021 Foto: Christian Langballe (@langballe) en Unsplash.
Foto: Christian Langballe (@langballe) en Unsplash.Així com durant la primera onada de pandèmia de la COVID-19 hi ha hagut un reconeixement general i merescut als professionals dels hospitals i, en menor mesura, als professionals sanitaris de l’atenció primària i moltes altres persones que han fet possible el manteniment dels serveis essencials, no hi ha hagut el mateix reconeixement a la tasca duta a terme pels professionals de les residències de gent gran, alguns dels quals encara estan sent investigats per suposats delictes civils i penals per la seva actuació durant la primera onada de la crisi de la COVID-19. Pensem que, abans de generalitzar aquestes acusacions, convindria reflexionar sobre la realitat d’aquestes organitzacions, que són la llar de les persones que hi viuen i que són destinades, majoritàriament, a l’atenció social, no clínica, de la ciutadania, la nostra gent gran, en la majoria dels casos atesa amb professionalitat, qualitat i afecte, malgrat unes condicions de l’entorn no sempre favorables i unes feines sovint precàries.
D’altra banda, encara que les residències van estar a l’ull de l’huracà durant tot el 2020, i tothom, començant pels diaris i els polítics, va posar el dit a la nafra amb proclames sobre la necessitat de reformar-les i adequar-les en un futur pròxim postpandèmia, sembla que aquest 2021, salvada la situació estrictament sanitària gràcies a la vacunació, ningú no es recordi de la situació de base de l’entorn residencial i ningú no estigui disposat a abordar el problema.
Ens sembla encara més rellevant i actual analitzar la situació en què les residències van haver de fer front a la crisi i quins van ser els resultats un cop van disposar de les eines necessàries per fer-ho: vacunació, protocols i mesures de protecció. També farem algunes propostes de futur sobre com creiem que s’hauria d’estructurar el suport sanitari i l’organització de les residències, i definirem amb claredat els objectius i els límits d’aquestes propostes.
Durant la crisi
El sector de les residències de gent gran és molt heterogeni. Aquestes varien, entre les unes i les altres, tant pel que fa a la tipologia dels seus residents com als criteris d’autorització d’obertures, l’acreditació i normes tan importants com la ràtio de professionals que hi treballen. De la mateixa manera, les entitats gestores i els models de treball poden ser molt diferents. Aquesta heterogeneïtat comporta que no sigui fàcil quadrar fins i tot dades tan bàsiques com el nombre de residències que hi ha a Espanya, el nombre de places que tenen, de quina tipologia són i qui en té la propietat. El grup Envejecimiento en red del Consell Superior d’Investigacions Científiques (CSIC) (1), que va intentar obtenir-ne un primer mapa, adverteix sobre l’heterogeneïtat de les dades.
Durant la primera onada de la pandèmia, del total de 5.358 places residencials, un 73 % eren privades i un 27 % eren de titularitat pública, la qual cosa significa una ràtio global de 4,02 places residencials per cada 100 habitants, molt per sota de les 5 recomanades per l’Organització Mundial de la Salut (OMS), i unes ràtios del 2,93 per a les places privades i de l’1,09 per a les places públiques. Per compensar aquest dèficit de places públiques, un 48 % de les places privades estaven concertades amb les comunitats autònomes per afrontar les necessitats dimanades de la Llei de dependència.
Durant la primera onada de la pandèmia de la COVID-19, la mortalitat a les residències va ser altíssima: el 67 % de les morts a tot Espanya es van produir en aquests centres.
Durant la primera onada de la pandèmia, la mortalitat a les residències va ser altíssima: el 5 de maig de 2020, de les 25.613 morts a tot Espanya per coronavirus, 17.231, el 67 %, es van produir a les residències. Aquest percentatge pot estar fins i tot menysvalorat, perquè no es té certesa sobre el diagnòstic i la causa de la mort de molts residents (2).
A causa d’algunes característiques que ja hem comentat en d’altres ocasions (3) (4), s’han produït una sèrie de circumstàncies per generar “la tempesta perfecta” en coincidir “una gran concentració de gent gran amb pluripatologies, polimedicades i fràgils; la proximitat física dels residents; l’alta heterogeneïtat en l’atenció sanitària; la poca cultura de la prevenció; el gran tràfec de familiars, l’alt absentisme laboral, i el poc suport institucional a les residències durant la crisi, a les quals els van faltar mitjans de diagnòstic, mitjans de protecció personal i suport d’altres estructures sanitàries”.
Després de la vacunació. Primer trimestre de 2021
Una de les millors mesures que va prendre el Govern espanyol, després dels múltiples errors comesos durant les primeres onades de la pandèmia de la COVID-19, va ser prioritzar la vacunació de la gent gran confinada a les residències.
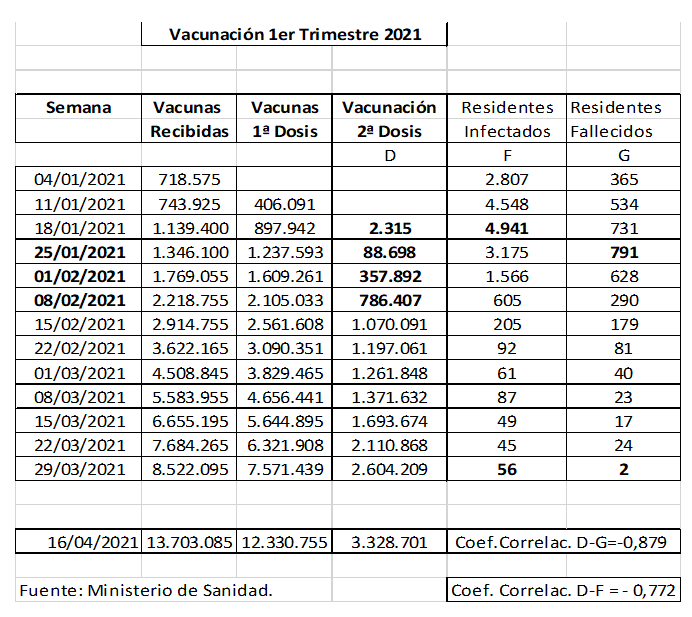
A continuació, analitzem el procés de vacunació dut a terme durant el primer trimestre de 2021, segons les dades que setmanalment subministrava el Ministeri de Sanitat, Consum i Benestar Social (5). Centrarem l’atenció en els ciutadans vacunats amb la segona dosi, en aquell moment, amb les vacunes de Pfizer o Moderna, dades exposades a la taula número 1.
La primera setmana del mes de febrer s’havien vacunat 357.892 ciutadans, majoritàriament del grup de risc que estem estudiant, 280.294 dels quals vivien en aquell moment en residències. Al final del mes de març s’havia arribat a immunitzar amb la segona dosi de la vacuna 2.604.209 ciutadans.
Estudiant l’evolució dels residents infectats a les residències de gent gran, veiem que la tercera setmana del mes de gener s’arribava a 4.941 persones infectades. A partir d’aquesta setmana anava disminuint exponencialment el nombre de residents infectats fins als 56 residents en l’última setmana del mes d’abril, quan hi havia 281.367 ciutadans a les residències de gent gran del nostre país, la qual cosa representa un 0,02 % dels residents i una disminució dels pacients infectats en aquest període del 98,86 % en aquest trimestre.
Amb la immunització de la gent gran va disminuir exponencialment el nombre de residents infectats.
En relació amb l’evolució dels residents morts a les residències durant el primer trimestre de 2021, ocorre un fenomen similar, ja que el nombre de morts va anar augmentant fins a la quarta setmana de gener, amb 791 morts, amb un decalatge d’una setmana en relació amb el màxim dels residents infectats. A partir d’aquest moment, la xifra va disminuir exponencialment fins a arribar als 2 morts l’última setmana del mes de març, tal com es mostra en la figura següent. Això representa pràcticament una disminució propera al 100 % de la mortalitat en el primer trimestre.
Si intentem relacionar el procés de la vacunació amb la disminució dels residents infectats i morts, veiem que hi ha una disminució exponencial descendent de totes dues magnituds, amb coeficients de correlació inversos de -0,772 en el cas de les infeccions i de -0,879 en el cas dels morts.

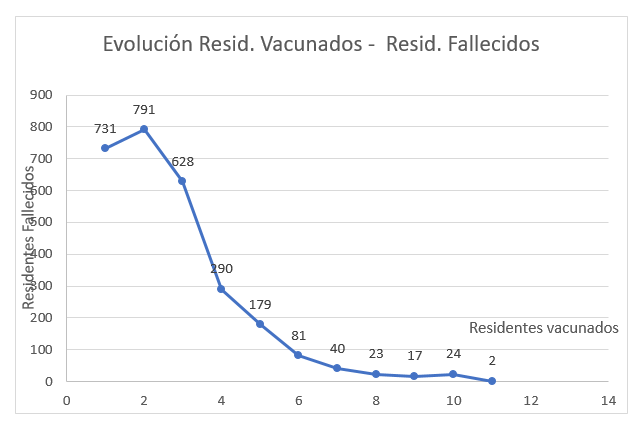
Això posa en evidència l’eficàcia de les vacunes i les mesures de control a les residències, un cop se les va dotar de les mesures de protecció i aïllament que no van tenir en la primera onada de la pandèmia i que les van portar a ser el focus més gran d’infectats i morts en aquell moment.
Aquestes dades d’Espanya també reflecteixen les de les comunitats autònomes: a Catalunya aquestes tendències són descrites a la , secretària de Salut Pública, juntament amb epidemiòlegs d’Oxford, liderats pel català Daniel Prieto-Alhambra (6).
L’atenció a la salut dels residents, en el futur

Abans de proposar les accions que cal dur a terme per augmentar l’eficiència de les residències de gent gran, cal comentar –encara que sigui d’una manera breu, ja que no és l’objectiu d’aquest article– les accions que s’haurien de dur a terme per poder desenvolupar el model biopsicosocial en el qual el tractament de llarga estada i del qual les residències de gent gran formen part integral. Ens centrarem prioritàriament en els aspectes de la cura de la salut dels residents, encara que és clar que el concepte de benestar té un abast molt més global que incorpora elements clau com ara l’autonomia, l’atenció a la dependència, el suport i les relacions socials i, en definitiva, l’atenció centrada en la persona.
A escala macro, s’haurien d’orientar els objectius a atendre la salut i el benestar de la ciutadania, no solament a curar les malalties. Això implica, en l’àmbit de la salut, més dedicació a la prevenció i potenciar l’atenció primària i la integració que requereix el model biopsicosocial que proposem. Aquests canvis requereixen més harmonització, en l’àmbit del Ministeri de Salut –no de sanitat– i de les comunitats autònomes, de la integració de la informació dimanada d’aquestes com a responsables de la gestió de la salut, una única manera de planificar adequadament un model integrat d’entorns –no nivells– d’atenció i una cartera de serveis basada en la medicina i la gestió basades en l’evidència i compatible amb la sostenibilitat del sistema de salut (7).
Cal orientar els objectius a atendre la salut i el benestar de la ciutadania, no només a curar les malalties.
En aquesta escala macro s’hauria de resoldre el paper de la iniciativa privada al Sistema Nacional de Salut, així com la relació laboral dels professionals sanitaris públics, per aconseguir la necessària equitat i flexibilitat de la seva funció. No sembla que l’actual estatus quasi funcionarial del personal estatutari sigui la millor situació per estimular els qui treballen amb més eficiència i aporten més valor afegit a les organitzacions públiques d’atenció a la salut (8) (9). D’altra banda, s’ha de millorar la situació laboral del personal de les residències: millorant-ne els salaris, fent-los contractes estables i proporcionant-los més formació contínua i avaluació.
A escala meso, creiem que s’hauria de modificar l’actual sistema centrat en els hospitals per centrar-lo en l’atenció primària de la salut, amb més capacitat resolutiva, per a la qual cosa cal dotar-la de més inversions i de professionals més ben formats. En aquest model és fonamental la integració de l’atenció primària als hospitals de referència i a les organitzacions d’atenció sociosanitària. Les noves tecnologies, adequadament incorporades, haurien de permetre l’atenció als pacients de manera ambulatòria i domiciliària, la qual cosa hauria de redundar en més protagonisme de l’atenció primària i sociosanitària (10).
L’atenció sociosanitària ha de formar part integral de l’atenció a la salut de manera que situï el ciutadà, i no només el pacient, en la posició més eficient per a la seva atenció integral en un model biopsicosocial. Aquesta integració i la distribució més equitativa dels pressupostos creiem que seria més adequada si totes les organitzacions de cada àrea de salut estiguessin alineades, sota una mateixa direcció, amb objectius compartits i una assignació “pro càpita” del pressupost, per proveir de manera global les necessitats de la ciutadania, que, per descomptat, incloguessin també les persones que viuen en residències.
En l’ampli ventall d’organitzacions que poden atendre les persones grans en funció de la seva discapacitat (11), hauríem d’especificar adequadament la tipologia de ciutadans que haurien de ser atesos a les residències de gent gran, sense exigir-los prestacions que, per la seva estructura, cultura i dotació de professionals, no poden complir, com ha ocorregut durant aquesta crisi.
Les noves tecnologies i els sistemes d’informació poden ajudar a evitar desplaçaments d’aquests residents, així com a mantenir actualitzada i integrada una història clínica única.
En el futur aquestes residències haurien d’estar perfectament integrades al Sistema Nacional de Salut, amb una relació permanent amb el centre d’atenció primària al qual els residents estiguin adscrits i amb serveis especialitzats, a partir dels serveis de geriatria i altres especialitats hospitalàries, que puguin atendre els pacients davant de qualsevol complicació aguda que els sobrepassi, i fins i tot desplaçar-se a la mateixa residència sempre que es pugui. En la fase d’estabilitat, els residents haurien de ser avaluats amb una valoració geriàtrica integral, com a base per establir, de manera compartida amb ells i, si escau, els seus familiars, el nivell d’intensitat terapèutica que els proporcioni un millor balanç entre beneficis i riscos, i consegüentment una planificació avançada que maximitzi el confort de la persona per sobre del tractament de la malaltia i de l’eficiència dels recursos. Les noves tecnologies i els sistemes d’informació poden ajudar a evitar desplaçaments d’aquests residents, així com a mantenir actualitzada i integrada una història clínica única per facilitar la seva atenció en qualsevol dispositiu assistencial de la seva àrea de salut (12).
Seria també desitjable que la ràtio de personal i les condicions estructurals fossin homogènies a escala nacional, i que aquests criteris es referissin a estàndards internacionals, degudament contextualitzats a cada comunitat autònoma i realitat específica.
Més enllà dels canvis estructurals i organitzatius que acabem d’esmentar, és important fer una reflexió i impulsar definitivament un canvi en el model de convivència de les persones grans, que ja plantegem en un recent consens d’experts internacionals (12) i en un document de la Societat Catalana de Geriatria i Gerontologia (13), i que pot revertir, també, en una millora de la seva salut i del seu benestar. De manera sintètica, un bon sistema d’atenció integrada sanitària i social hauria de permetre a les persones que ho desitgin envellir en els seus propis domicilis, rebent el suport que necessitin, també amb altres recursos de la comunitat i del tercer sector. A banda, hi ha noves formes de convivència, com ara comunitats de persones grans que decideixen viure juntes i adaptar-se a la discapacitat progressiva per mantenir la màxima autonomia. Finalment, cal afegir que, malgrat les previsions més optimistes, és impensable esborrar de cop el model residencial, que, a més, continuarà sent necessari per a persones que, per la seva complexitat sanitària (per exemple, en la demència avançada i en casos de trastorns psicològics i conductuals) i social, no poden continuar sent ateses al seu domicili. En el treball de consens internacional que citem (13), incorporem la filla cuidadora principal d’una persona amb demència avançada del Canadà en el grup de consens, i com a coautora del treball, ens va fer veure clarament que hi ha aquesta necessitat de mantenir estructures residencials, però que cal repensar-les. Així, aquestes estructures hauran de deixar de ser massificades per assemblar-se més a pisos compartits, amb petits nuclis que permetin mantenir unes rutines centrades en els hàbits i les preferències de cada persona usuària, així com espais d’intimitat per a cadascú, en un model centrat en la persona.
Més enllà dels canvis estructurals i organitzatius en l’atenció a la salut dels residents, és important fer una reflexió i impulsar definitivament un canvi en el model de convivència de les persones grans.
Aquestes propostes requeriran notables canvis i diferents comportaments dels principals actors involucrats: polítics, gestors, professionals sanitaris i usuaris. Concretament, els polítics centrals i autonòmics, principals responsables dels canvis a escala macro, hauran de situar el replantejament de les residències, tant en el vessant sanitari com en el social, com un projecte estratègic d’Estat, desvinculat del govern de torn i independent del seu color polític, única manera de dur a terme les accions necessàries per als canvis que necessàriament comportaran diverses legislatures. En aquest marc, els gestors s’haurien de designar en funció de la seva competència i experiència professional, desvinculant-los de la seva afinitat política. Els professionals sanitaris, principal actiu del sistema de salut, hauran d’adaptar-se a la flexibilitat que requereix la introducció de les noves tecnologies, la integració de les estructures d’atenció, les noves modalitats de contractació i la tipologia de professionals, i hauran de deixar enrere el corporativisme que durant molts anys ha prevalgut, especialment als nostres hospitals. Hauran d’entendre que el seu reconeixement professional i econòmic hauria de ser, en el futur, en funció del valor afegit que aportin a la seva organització, i tots, en conjunt, hauran de buscar més la participació de la ciutadania a l’hora d’implementar aquests nous models, i fer partícips els usuaris com a corresponsables de la seva salut i autocura, sempre que es pugui.
Per dur a terme aquests projectes, molts dels quals són disruptius, a més dels canvis en els protagonistes, que acabem de comentar, es requerirà una notable inversió i més despesa, que podria portar a la insostenibilitat del sistema, encara que creiem que aquesta situació hipotètica s’hauria de compensar amb la generació de la riquesa social i econòmica que “la bona salut” (14) hauria de crear al nostre país. Així doncs, esperem que la situació tan dramàtica que ha deixat la pandèmia a les nostres residències almenys serveixi com una oportunitat per millorar el sistema i no quedi en l’oblit.
Bibliografia
- ABELLÁN, Antonio; ACEITUNO, María del Pilar; RAMIRO, Diego. Estadísticas sobre residencias: distribución de centros y plazas residenciales por provincia. Datos de abril de 2019. A: Informes Envejecimiento en red [en línia]. 2019. Núm. 24. Disponible a: http://envejecimiento.csic.es/documentos/documentos/enred-estadisticasresidencias2019.pdf
- MINISTERIO DE SANIDAD. Centro de Coordinación y Emergencias Sanitarias. Actualització núm. 71. 10 d’abril de 2020.
- VILLALOBOS, Julio. Residencia de mayores. Antes, durante y después de la crisis de la Covid-19. A: Agathos: Atención sociosanitaria y bienestar. 2020. Núm. 2, pàg. 6-12.
- VILLALOBOS, Julio. Las residencias de mayores en el ojo del huracán [en línia]. Blog de la UOC. (27 de maig de 2020). http://blogs.uoc.edu/cienciasdelasalud/residencias-de-mayores-ojo-huracan-covid19/
- IMSERSO. Enfermedad por coronavirus (COVID-19) en centros residenciales. Actualització núm. 6. 4 d’abril de 2021.
- CABEZAS, Carme; COMA, Ermengol, et al. Effects of BNT162b2 mRNA Vaccination on COVID-19 Disease, Hospitalisation and Mortality in Nursing Homes and Healthcare Workers: A Prospective Cohort Study Including 28,594 Nursing Home Residents, 26,238 Nursing Home Staff, and 61,951 Healthcare Workers in Catalonia [en línia]. [Consulta: 14 de juny de 2021] Disponible a SSRN: https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3815682
- VILLALOBOS, Julio. El futuro de las organizaciones de atención a la salud. A: Agathos: Atención sociosanitaria y bienestar. 2017. Núm. 2, pàg. 30-51.
- MENEU, Ricard; URBANOS-GARRIDO, Rosa; ORTÚN, Vicente. Colaboración público-privada en Sanidad [en línia]. Blog Economía de la Salud (19 d’abril de 2021). www-aes.es
- COLOMER, Jordi. Free Hospital [en línia]. (19 d’abril de 2020). Disponible a: https://www.linkedin.com/pulse/free-hospital-jordi-colomer-mascaró/
- GRAU, Joan. La reconstrucció del sistema sanitari. Barcelona: Edicions Experiència, 2021.
- Grupo de Trabajo Multidisciplinar (GTM). Informe del GTM sobre el impacto de la COVID-19 en las personas mayores, con especial énfasis en las que viven en residencias [en línia]. Madrid: Ministerio de Ciencia e Innovación, 2020 Disponible a: https://www.ciencia.gob.es/stfls/micinn/ministerio/ficheros/informe_residencias_gdt_ministeriocyi.pdf
- INZITARI, Marco; RISCO, Ester, et al. Nursing home and long term care after Covid-19: A new era? A: The journal of nutrition, health & aging [en línia]. 2020. Vol. 24, pàg. 1.042-1.046.
- Societat Catalana de Geriatria i Gerontologia. Por un debate abierto (y urgente) sobre el nuevo modelo de cuidados de larga duración y residencial en Cataluña [en línia]. 2020. Disponible a: http://scgig.cat/docs/debate_nuevo_modelo_atencion_larga_duracion.pdf [Consulta: 19 de juny 2021].
- VILLALOBOS, Julio. La salud debe ser un motor económico en la etapa poscoronavirus. A: The Conversation [en línia]. (9 de setembre de 2020). ISSN 2201-5639. Disponible a: https://theconversation.com/la-salud-debe-ser-un-motor-economico-en-la-etapa-poscoronavirus-144984






